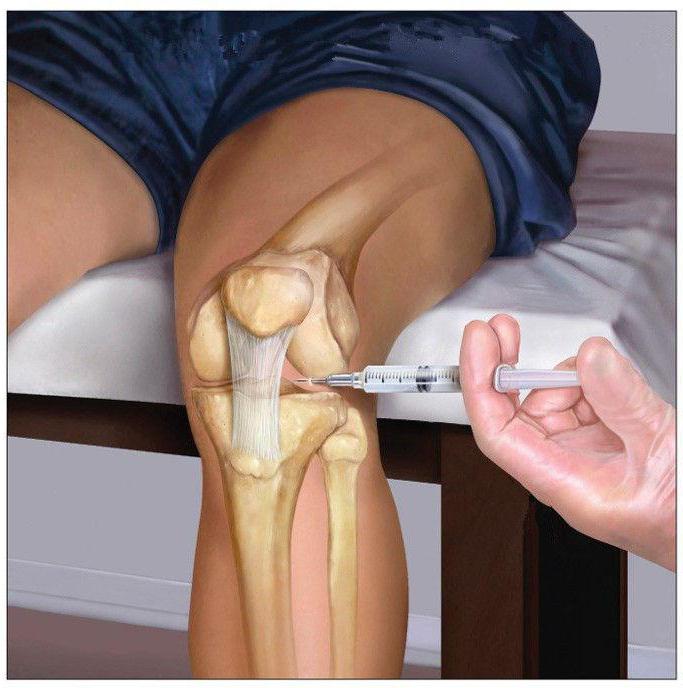
PRP-терапия: все о процедуре
29-06-2021 от Клименко Игорь Георгиевич
Травматолог-ортопед
PRP-терапия — относительно молодое направление в лечении болезней суставов, основанное на регенеративных свойствах обогащенной тромбоцитами плазмы крови. Этот метод лечения не вызывает аллергий, не влияет на функции печени и почек.
Что такое PRP-терапия и как она действует?
Название метода (platelet-rich plasma) с английского переводится как «плазма, обогащенная тромбоцитами». Тромбоциты — особые клетки крови, их основная функция — защита организма от кровопотери. Под влиянием веществ, попадающих в кровь из разрушенных при травме клеток сосудистой стенки, тромбоциты оседают на пораженном участке и вместе с особым белком — фибрином — формируют тромб. После того как пораженный участок сосуда оказывается перекрыт, тромбоциты начинают выделять множество биологически активных веществ, способствующих восстановлению поврежденного участка. Среди этих веществ есть регуляторы активности фибробластов — особые клетки, синтезирующие коллаген и эластин, белки, от которых зависит эластичность кожи, прочность связок, состояние суставного хряща.
На способности тромбоцитов регулировать регенерацию (восстановительные процессы) и основана PRP-терапия. Первые научные работы в этом направлении появились в 70-х годах XX века, но особенно активно методика начала разрабатываться в начале века нынешнего. Сейчас она применяется в травматологии и ортопедии, стоматологии, восстановительной медицине, косметологии.
Обогащенную тромбоцитами плазму получают из собственной крови пациента. У различных видов кровяных клеток разная масса. А значит, если подвергнуть взятую кровь центрифугированию, клетки осядут в пробирке четкими слоями: внизу окажутся более тяжелые эритроциты и лейкоциты, вверху — тромбоциты и плазма. После того как верхний слой отделяют от основной массы, и получается, собственно, обогащенная тромбоцитами плазма. Если в исходном материале — в крови — содержится 180–320×109/л тромбоцитов, то после обогащения упомянутым выше образом их становится 1000–2500×109/л, то есть примерно в пять–восемь раз больше.
Хрящевая ткань сама по себе имеет весьма ограниченный потенциал к восстановлению. Но, попадая в сустав, тромбоциты из обогащенной плазмы крови выделяют те самые, особые биологически активные вещества — факторы роста, которые действуют непосредственно на фибробласты хрящевой ткани:
Все эти факторы не только способствуют восстановлению хрящевой ткани, но и уменьшают активность воспаления и снижают болевой синдром — главную жалобу пациентов при патологии суставов.
Показания и противопоказания к проведению PRP-терапии: как и любое лечение, имеет свои ограничения и целевое назначение.
К показаниям относятся:
восстановление после растяжений и надрывов связок или мышц;
хронические спортивные травмы;
артриты, артрозы (воспалительные и дегенеративные изменения в суставах);
тендовагиниты;
пяточная шпора;
другие хронические патологии опорно-двигательного аппарата.
Противопоказания к проведению PRP-терапии могут быть относительными и абсолютными. Относительные противопоказания — временные состояния, при которых процедуру делать нельзя.
К ним относятся:
любая острая инфекция — вирусная или бактериальная;
высокая температура (выше 38°C);
использование лекарств, изменяющих свертываемость крови (ацетилсалициловая кислота, варфарин и другие).
После того как эти факторы будут устранены, PRP-терапию проводить можно.
Абсолютные противопоказания — это хронические, то есть неустранимые, состояния, при которых процедура противопоказана категорически:
любые опухоли, как доброкачественные, так и злокачественные;
аутоиммунные заболевания (СКВ, ревматоидный артрит и так далее);
анемия (гемоглобин < 90 г/л);
тромбоцитопения и тромбоцитопатии;
непереносимость натрия цитрата (его добавляют в кровь, чтобы она не сворачивалась в пробирке);
иммунодефицит;
сепсис.
При всех этих состояниях возможный вред от манипуляции превышает пользу.
Подготовка к процедуре:
Чтобы PRP-терапия была эффективной, нужно подготовить организм. Курение, злоупотребление алкоголем, бедный витаминами рацион (фастфуд и полуфабрикаты) ухудшают качество полученной обогащенной плазмы, поэтому:
за две недели до процедуры нужно прекратить пить препараты, влияющие на свертываемость крови (НПВС и другие);
необходимо на тот же срок исключить алкоголь;
следует минимум за сутки перестать курить (а лучше — также за две недели);
стоит добавить в рацион черный хлеб, цельные злаки, субпродукты (источники витаминов группы В), квашеную капусту, черную смородину, шиповник (витамин С) или поливитаминный комплекс.
Кроме этого, желательно вести размеренную жизнь, высыпаться и избегать стрессов.
Берегите себя! Будьте здоровы!


Оставьте свой комментарий
Внимание! Нажимая "Отправить", вы подтверждаете согласие на обработку персональных данных, с Пользовательским соглашением и Политикой конфиденциальности сайта и даете разрешение на обработку ваших персональных данных.